| sistema_cardiovascular.ppt | |
| File Size: | 1380 kb |
| File Type: | ppt |
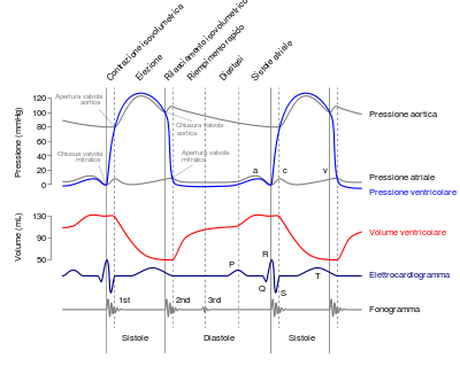
El ciclo cardíaco es la secuencia de eventos eléctricos, mecánicos, sonoros y de presión, relacionados con el flujo de sangre a través de las cavidades cardiacas, la contracción y relajación de cada una de ellas (aurículas y ventrículos), el cierre y apertura de las válvulas y la producción de ruidos a ellas asociados. Este proceso transcurre en menos de un segundo. La recíproca de la duración de un ciclo es la frecuencia cardíaca (como se suele expresar en latidos por minuto, hay que multiplicar por 60 si la duración se mide en segundos).
En cada latido se distinguen cinco fases:
Sístole auricularEl ciclo se inicia con un potencial de acción en el nódulo sinusal que en un principio se propagará por las aurículas provocando su contracción. Al contraerse éstas, se expulsa toda la sangre que contienen hacia los ventrículos. Ello es posible gracias a que en esta fase, las válvulas auriculoventriculares (Mitral y Tricúspide) están abiertas, mientras que las sigmoideas (Aórtica y Pulmonar) se encuentran cerradas. Al final de esta fase; toda la sangre contenida en el corazón se encontrará en los ventrículos, dando paso a la siguiente fase. Contracción ventricular isovolumétricaLa onda de despolarización llega a los ventrículos, que en consecuencia comienzan a contraerse. Esto hace que la presión aumente en el interior de los mismos, de tal forma que la presión ventricular excederá a la auricular y el flujo tenderá a retroceder hacia estas últimas. Sin embargo, esto no ocurre, pues el aumento de la presión ventricular determina el cierre de las válvulas auriculoventriculares, que impedirán el flujo retrógrado de sangre. Por lo tanto, en esta fase todas las válvulas cardiacas se encontrarán cerradas. EyecciónLa presión ventricular también será mayor que la presión arterial en los grandes vasos que salen del corazón (tronco pulmonar y aorta) de modo que las válvulas sigmoideas se abrirán y el flujo pasará de los ventrículos a la luz de estos vasos. A medida que la sangre sale de los ventrículos hacia éstos, la presión ventricular irá disminuyendo al mismo tiempo que aumenta en los grandes vasos. Esto termina igualando ambas presiones, de modo que parte del flujo no pasara, por gradiente de presión, hacia la aorta y tronco pulmonar. El volumen de sangre que queda retenido en el corazón al acabar la eyección se denomina volumen residual, telesistólico o volumen sistólico final; mientras que el volumen de sangre eyectado será el volumen sistólico o volumen latido (aproximadamente 70mL). Relajación ventricular isovolumétricaCorresponde al comienzo de la diástole o, lo que es lo mismo, al periodo de relajación miocárdica. En esta fase, el ventrículo se relaja, de tal forma que este hecho, junto con la salida parcial de flujo de este mismo (ocurrido en la fase anterior), hacen que la presión en su interior descienda enormemente, pasando a ser inferior a la de los grandes vasos. Por este motivo, el flujo de sangre se vuelve retrógrado y pasa a ocupar los senos aortico y pulmonar de las valvas sigmoideas, empujándolas y provocando que éstas se cierren (al ocupar la sangre los senos aórticos, parte del flujo pasará a las arterias coronarias, con origen en estos mismos). Esta etapa se define por tanto como el intervalo que transcurre desde el cierre de las válvulas sigmoideas y la apertura de las auriculoventriculares. Llenado ventricular pasivo Durante los procesos comentados anteriormente, las aurículas se habrán estado llenando de sangre, de modo que la presión en éstas también será mayor que en los ventrículos, parcialmente vaciados y relajados. El propio gradiente de presión hará que la sangre circule desde las aurículas a los ventrículos, empujando las válvulas mitral y tricúspide, que se abrirán permitiendo el flujo en este sentido. Una nueva contracción auricular con origen en el nódulo sinusal finalizará esta fase e iniciará la sístole auricular del siguiente ciclo. Factores Es importante recordar que existen diversos determinantes de la función cardíaca que pueden alterar las fases del ciclo: la precarga, la postcarga, el inotropismo, la distensibilidad y la frecuencia.
tomado de: http://es.wikipedia.org/wiki/Ciclo_card%C3%ADaco |
GASTO CARDIACO.
Se define como el volumen de sangre expulsada por el corazón por unidad de tiempo. Los valores usuales para el adulto son de 5-6L/min. o aproximadamente el 8% del peso corporal por minuto. El gasto cardiaco dividido por la superficie soportal recibe el nombre de índice cardiaco. El gasto cardiaco es el producto de la frecuencia cardiaca y el volumen sistólico que es el volumen de sangre expulsado por el corazón en cada latido, que también se denomina como volumen de eyección. GC = FC X VS El volumen sistólico es la diferencia entre el volumen de sangre en el ventrículo al final de la diástole (volumen telediastolico), menos el volumen de sangre al fontal de la sístole (volumen telesistólico). Regulación del gasto cardíaco
Hay dos factores principales de los cuales depende el gasto cardíaco: volumen de expulsión y frecuencia cardíaca. A su vez, el volumen de expulsión es el volumen de sangre expulsado por el ventrículo (igual derecha o izquierda) en un ciclo cardíaco; entendiéndose que en un corazón sano este corresponde a un ciclo eléctrico y un ciclo mecánico, sincronizados. Mientras que la frecuencia cardíaca es el número de ciclos cardíacos en un minuto. El gasto cardíaco es directamente proporcional a ambos el volumen de expulsión y la frecuencia cardíaca, pero no es una simple suma algebraica, un cambio en cualquiera de estos factores siempre requiere análisis para predecir si realmente está aumentando el gasto cardíaco. El volumen de expulsión a su vez depende de dos factores: actividad mecánica y postcarga. La actividad mecánica del corazón depende de la fuerza de contracción (que según la ley de Frank Starling es proporcional al volumen diastólico final) y de la contractilidad. La postcarga es la fuerza que se opone a la salida de sangre del ventrículo durante la sístole; o bien puede ser definida como el grado de estrés en la pared del ventrículo a lo largo de la sístole ventricular. La actividad mecánica del corazón (frecuencia de contracción y contractilidad), en condiciones normales, modula directamente en el volumen de expulsión; ya que la postcarga se mantiene constante. Como ya se mencionó, la fuerza de contracción es función del volumen diastólico final (volumen de sangre que hay en el ventrículo al final de la diástole); pero este último es función del llenado ventricular (volumen de sangre que entra al ventrículo en una diástole). Y el llenado ventricular depende grandemente en el gradiente de presión entre la presion venosa central y la presión de la aurícula. Este gradiente de presión regula el retorno venoso y explica en parte el llenado ventricular (aunado a un 20-40% de sístole auricular, el llenado ventricular casi exclusivamente depende del paso de sangre por gradiente enérgicamente favorable por diferencias de tensión en paredes elásticas y la acumulación de un volumen de sangre que distiende la pared ventricular con un mínimo cambio de presión ejercido sobre dicho pared, distensibilidad ventricular). Finalmente, también debe tomarse en cuenta la contractilidad, que es el número de puentes transversos que se pueden formar entre filamentos gruesos y delgados en las fibras del miocardio, lo cual depende del calcio desencadenante del líquido extracelular el cual pasa por canales lentos de calcio (receptores de dihidropiridina o canales L) en la fase 2 del potencial de accion cardiaco de respuesta tipo rápida. Estos canales son regulados por mecanismos moleculares que dependen de receptores de mediadores del sistema nervioso autónomo. La regulación del gasto cardíaco por el sistema nervioso autónomo se da por la acción fisiológicamente opuesta de dos "sistemas" anatómicamente separadas: el simpático y el parasimpático. El sistema simpatico, por medio de la adrenalina y noradrenalina activa receptores beta 1 en el corazón. Al activarse estos receptores acoplados a proteinas Gs se activa adenilato ciclasa, aumentando la concentración intracelular de AMP ciclico. Este a su vez modula diferentes respuestas en diferentes partes del corazón. Al activar estos receptores a nivel del nodo senoauricular, se facilita el influjo de sodio, haciendo que haya mayor corriente de marcapasos del corazón dependiente de la hiperpolarización, aumentando la pendiente de fase cuatro y por lo tanto aumentando el automatismo. Lo mismo ocurre en las fibras de Purkinje y en el nodo auriculoventricular (que forman parte del sistema de conduccion electrica del croazon. Estos cambios aumentan la frecuencia cardíaca (cronotropismo) y la velocidad de conducción (dromotropismo). Además, el AMPc prolonga la apertura de canales L de calcio, haciendo que aumente la contractilidad (inotropismo), por lo tanto aumentando actividad mecánica y aumentando volumen de expulsión. Al aumentar el volumen de expulsión y la frecuencia cardíaca, se aumenta el gasto cardíaco. Es importante notar, sin embargo, que si la frecuencia es demasiado elevada, disminuyendo la duración de la diástole, o si el retorno venoso es insuficiente puede que no aumente el gasto cardíaco al final, recalcando el hecho que la suma de factores fisiológicos no es una suma algebraica. Por otro lado, el sistema parasimpatico, con acetilcolina en receptores M2 causa un efecto cronotrópico y dromotrópico negativo, sin embargo, el efecto inotrópico es mínimo. Tomado de: http://www.virtual.unal.edu.co/cursos/enfermeria/2005359/contenido/cardiovasc/8_7.html |